近日,二附院胸外科李少民教授团队成功为一名59岁的男性食管胃结合部癌患者实施经左胸入路远端食管-全胃切除+空肠-食管Roux-en-Y吻合术。
患者因进食梗噎1月余就诊于当地医院,行胃镜检查发现食管胃结合部粘膜弥漫性病变。由于病变时间较长,患者迫切地想要获得症状改善,转入二附院胸外科。来院后复查电子胃镜显示,腹段食管、贲门、胃底、胃体粘膜弥漫性粘膜粗糙、增厚、僵硬,局部粘膜中断。胃镜病理显示低分化癌。消化道钡透显示食管远端、贲门结构不清,胃底、胃体僵硬,管腔狭窄,考虑恶性肿瘤浸润。超声内镜及胸腹部增强CT未提示肿瘤侵及临近器官及远处转移。
李少民教授同团队的马跃峰副主任医师、马震川主治医师和郭询医师对患者病情进行了严谨、专业地评估,并组织全科讨论,最终认为患者现食管腹段及贲门胃底体均受累及,可能无法进行常规的贲门癌根治术,治疗原则上手术并非优先选择,但患者改善进食意愿强烈,且术前检查未发现肿瘤局部外侵及远处转移,尚具备实施空肠食管吻合的条件,目前暂定经左胸入路,按常规贲门癌根治术准备,如术中探查确认无法采用胃代食管进行吻合,则行远端食管-全胃切除、空肠-食管Roux-en-Y吻合。
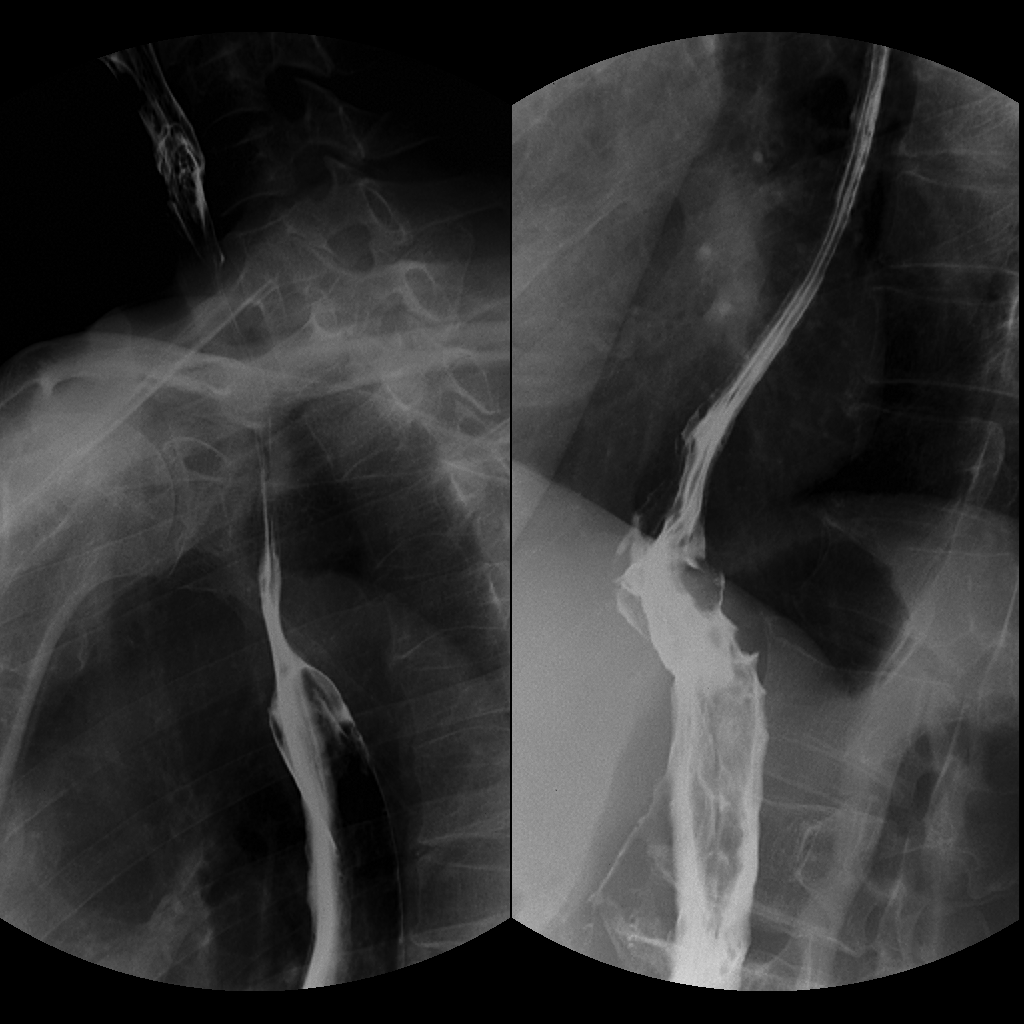
术前上消化道钡透示食管远端、贲门结构不清,胃底、胃体僵硬,管腔狭窄,考虑恶性肿瘤浸润
8月1日,李少民教授带领马跃峰副主任医师、马震川主治医师和郭询医师,首先经左侧第7肋间进胸,探查、确认胸段食管未受累及,再切开膈肌探查腹腔,见肿瘤累及腹段食管、贲门、胃底及近端胃体,胃近端大部呈皮革样改变,且与脾门关系密切,为确保将肿瘤完整切除,决定将远端食管-全胃切除,并切除脾脏、清扫淋巴结,采用空肠代食管进行空肠-食管Roux-en-Y吻合。术中在保证血供良好前提下游离足够长度的空肠管,距屈指韧带约30cm处离断空肠,将远端空肠的经横结肠系膜上提至胸腔与食管行端-侧吻合,在腹腔内行空肠-空肠侧侧吻合。手术顺利,患者术后生命体征平稳,术后经禁食、静脉营养过渡至肠内营养。
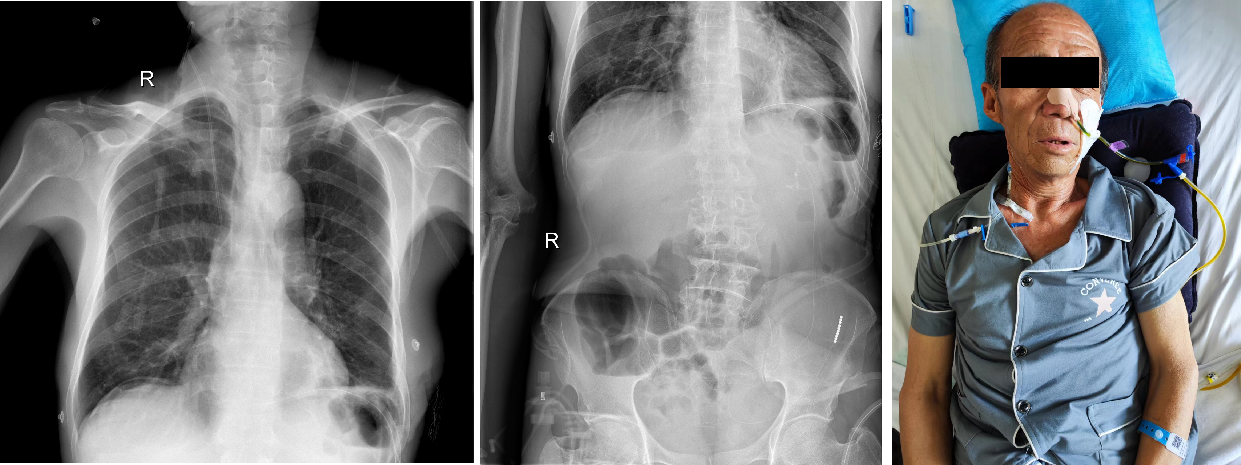
术后胸腹部X片未见明显异常,患者已开始肠内营养
远端食管-全胃切除+空肠-食管Roux-en-Y吻合术适应症包括贲门癌、近端胃癌、食管胃结合部癌同时累及远端食管和胃底体,或过去曾作过胃切除手术,或胃本身有较广泛的病变不能用于重建食管、食管癌吻合口复发等,多经腹腔路径实施,本次李少民教授团队经左胸入路实施远端食管-全胃切除+空肠-食管Roux-en-Y吻合术,系西北地区首创,标志着二附院胸外科在食管胃结合部肿瘤诊疗及食管重建术式方面又一次获得突破。