近日,西安交通大学第一附属医院肺移植团队与心外科团队协同攻关,为一名 62 岁尘肺合并心脏瓣膜病患者成功开展国际首例胸腔镜辅助肋间小切口微创主动脉瓣置换+右肺移植同期“修心换肺”手术。该手术突破了心肺联合手术的技术禁区,创新解决了术中血流动力学管理、抗凝与止血平衡等多项国际公认难题,标志着我国在复杂多器官联合手术领域的技术水平跻身国际前沿。
重症叠加,生命陷入双重绝境
62岁男性患者因长期职业暴露罹患尘肺,病情进展至晚期合并肺气肿,日常活动已受严重限制 —— 不仅行走需家人搀扶,甚至静卧时仍呼吸困难,且症状呈进行性加重。此前,患者家属带其辗转国内多家三甲医院尝试内科保守治疗,但肺部病变已不可逆,治疗效果微乎其微,病情持续恶化。 2025 年9 月,患者慕名前往西安交大一附院胸外科就诊,希望通过肺移植获得生机。然而,术前全面评估又发现致命隐患:患者同时存在主动脉瓣重度关闭不全,心脏功能已濒临失代偿边缘。这一 “心肺双重症” 的叠加,让治疗陷入国际公认的困境——单一器官手术均无法保障患者生命安全,而同期开展心肺联合手术,更是因技术难度极高、风险极大。
多学科破壁,攻克三大难题
面对这种情况,交大一附院立即组建由胸外科张广健主任、心外科闫炀主任牵头,麻醉科、心外ICU、超声科、呼吸科、输血科、器官获取OPO等多学科参与的专项攻坚团队,围绕手术方案开展多次专题研讨,逐一破解三大技术难题。
难题一:手术可行性的 “生死抉择” 。团队通过循证医学分析与模拟推演明确:若仅行主动脉瓣置换,患者因尘肺导致的严重肺功能障碍,术后无法脱离呼吸机;若仅行肺移植,心脏瓣膜病变会导致围术期急性心衰,死亡率超 90%。唯一可行的路径是同期手术,但该方案风险高。
难题二:手术次序的 “两难困境”。团队经过多次血流动力学模拟测试发现:若先行肺移植,肺动脉阻断后患者循环系统将出现剧烈波动,术中急性心衰、心脏骤停风险高达 80% 以上; 若先行心脏手术,患者因尘肺导致胸腔粘连面积达 90% 以上,且心脏手术体外循环后需使用大剂量肝素抗凝,后续肺移植手术止血难度呈指数级增加,出血性休克、围术期 DIC(弥散性血管内凝血)发生率接近 100%。 最终,团队创新提出 “优先微创心脏手术 + VV-ECMO 过渡肺移植” 的序贯方案,从根本上规避了传统手术次序的致命风险。
难题三:供肺保护与手术时效的 “精准平衡”。供肺冷缺血时间是肺移植的 “生命线”,时间越长供肺功能受损越严重。而同期手术操作复杂,国际上同类单一器官手术平均耗时已超 3 小时,两项手术叠加如何控制总时长,成为另一大技术瓶颈。团队通过流程优化、人员分工重构,制定出 “心脏手术 1.5 小时内完成 + 肺移植 3 小时内收尾” 的精准时效标准,为供肺保护筑牢防线。
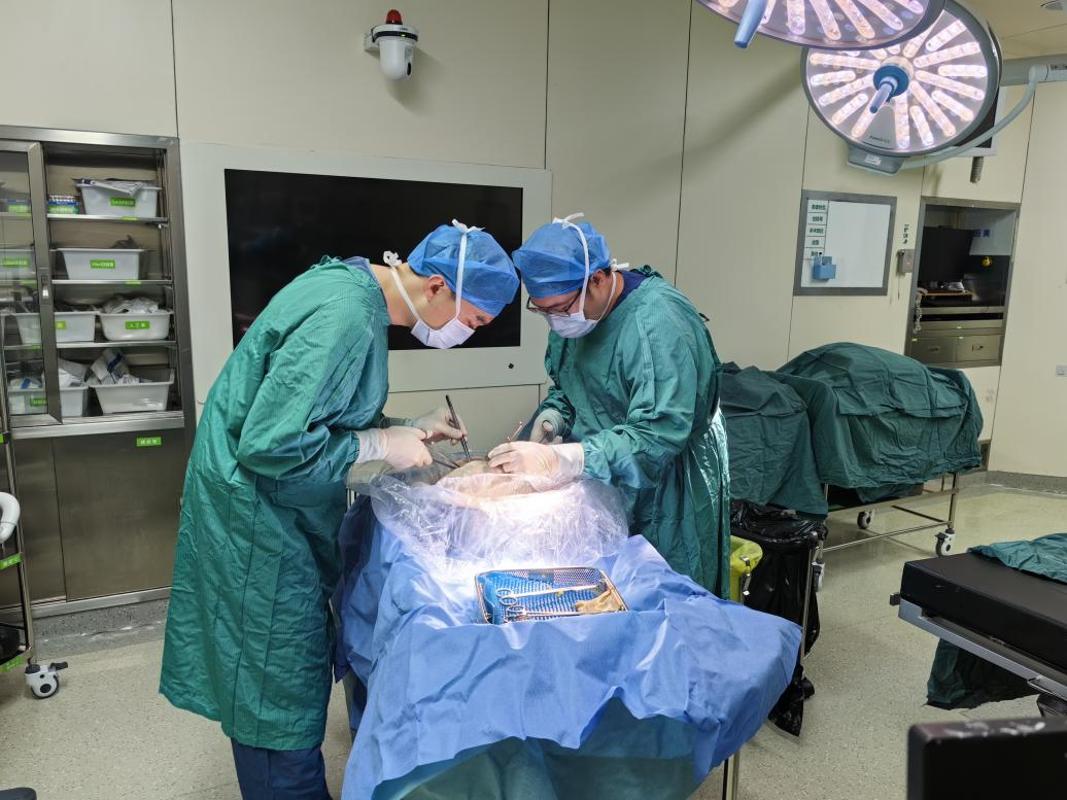
攻坚克难,4.5 小时创造国际纪录
2025年10月初,匹配的爱心供肺顺利到位,手术在国庆假期紧急启动。在多学科团队的无缝协作下,手术按既定方案精准推进。
微创心脏手术阶段(1.5 小时):患者全麻后,心外科李勇新、郭锋伟教授团队在体外循环支持下,通过胸腔镜辅助肋间小切口完成微创主动脉瓣置换。相较于传统开胸手术,该术式避免了胸骨劈开,完整地保护了胸廓的稳定性,创伤减少 60%,术中出血量控制在 50ml 以内,为后续肺移植保留了良好的手术条件。
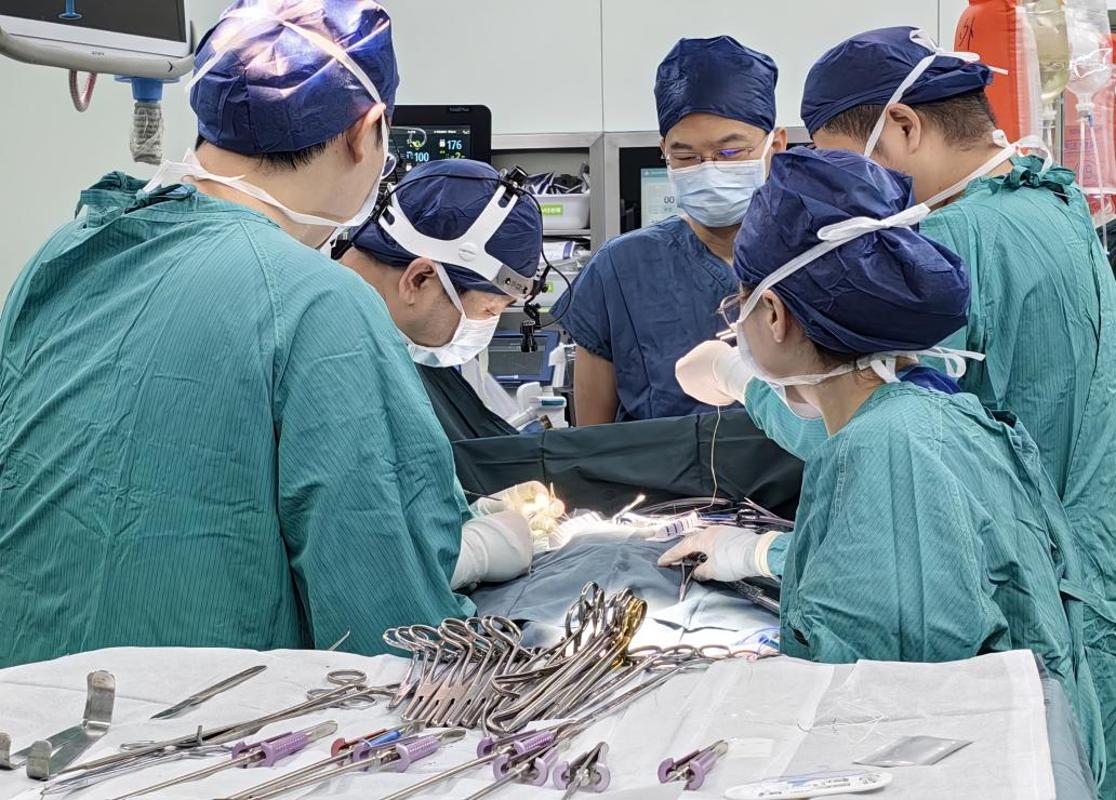
循环切换与肺移植阶段(3 小时):心脏手术结束后,心外科ECMO团队 10 分钟内完成体外循环向 VV-ECMO 的切换,确保患者呼吸、循环稳定;随后胸外科张广健主任团队登场,在显微镜下细致分离严重粘连的胸腔组织,精准完成右肺动静脉吻合、支气管吻合,全程止血彻底,术中出血量仅 150ml。
整场手术历时 4.5 小时,较预设时效缩短 30 分钟,供肺冷缺血时间控制在 5.5 小时内,各项指标均优于国际同类手术标准。术后患者转入心外 ICU,在精细化监护下,术后第 3 天顺利脱离呼吸机,第 7 天转出 ICU,目前生命体征平稳,已能自主下床活动。
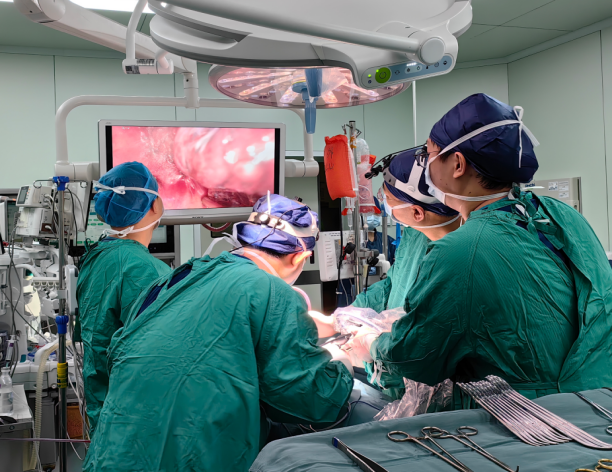
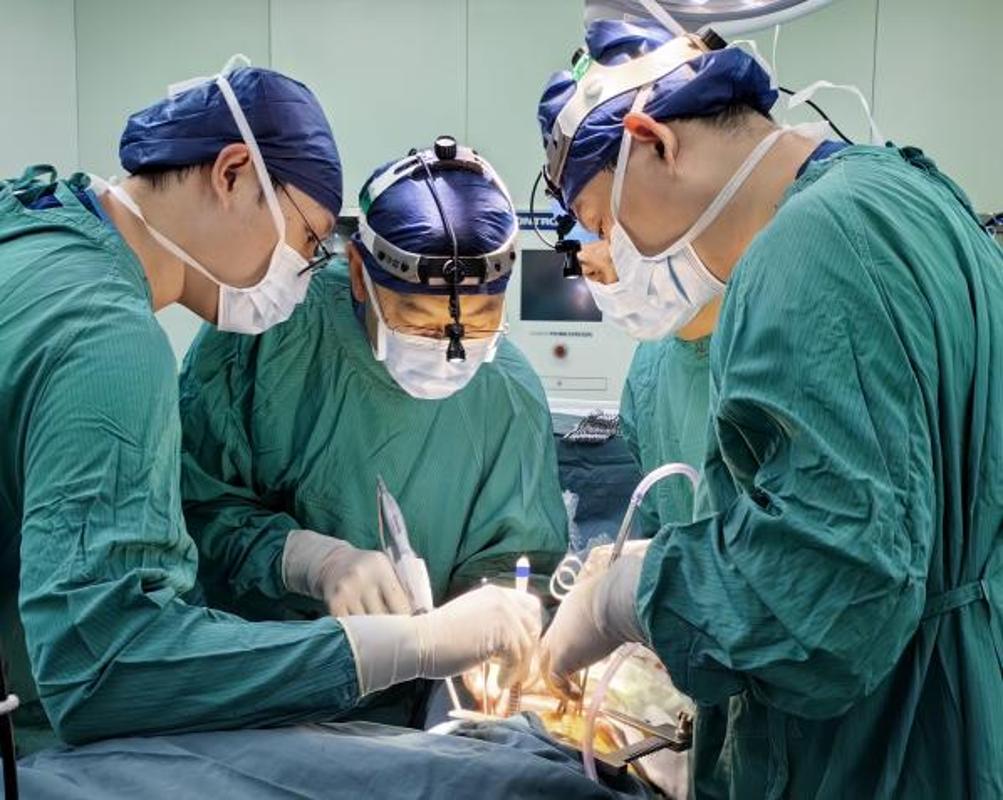
技术引领,为全球提供 “中国范本”
此次国际首例“微创主动脉瓣置换 + 右肺移植” 同期手术的成功,不仅打破了心肺联合手术的技术壁垒,更创新形成了三大核心技术成果:首创“微创心脏手术优先 + VV-ECMO 过渡”的手术序贯模式,解决了术中血流动力学波动难题;建立 “抗凝剂量动态调整 + 精准止血” 的围术期管理方案,将出血并发症风险降至 0; 构建 “多学科无缝衔接” 的手术流程,为长耗时复杂手术的时效控制提供了标准化路径。
该手术的成功标志着其技术经验将为终末期心肺联合疾病患者的治疗提供可复制、可推广的 “范本”,推动复杂多器官联合手术技术迈向新高度。