来自甘肃的王女士今年30岁,2年前因“胆囊结石”在当地医院行腹腔镜中转开腹胆囊切除、胆管修补术。可是,原本以为顺利康复的她,4个月之后出现小便变黄以及皮肤与巩膜黄染。在当地医院复查发现肝门部胆管狭窄伴高位胆道梗阻,胆红素已高至300ummol/L。由于胆道梗阻位置较高,手术难度很大,当地医院采用了相对保守的肝内胆管穿刺引流+狭窄胆管球囊扩张术。然而治疗完没过多久,王女士很快又出现黄疸。如此反复,两年内王女士先后经历了4次胆道球囊扩张治疗,每次治疗后黄疸能够暂时缓解,胆道梗阻非但没有解除,反而越发明显。两周前,王女士又一次出现全身黄染,食欲全无,伴随严重的皮肤瘙痒让她全身满是抓痕,整夜难安。当地医院依然建议球囊扩张治疗,但此时王女士信心全无。为求彻底治疗,王女士慕名找到二附院肝胆胰与肝移植专家刘昌教授。刘昌教授接诊后认为患者已接受多次胆管球囊扩张,但疗效欠佳,建议患者接受外科手术治疗。
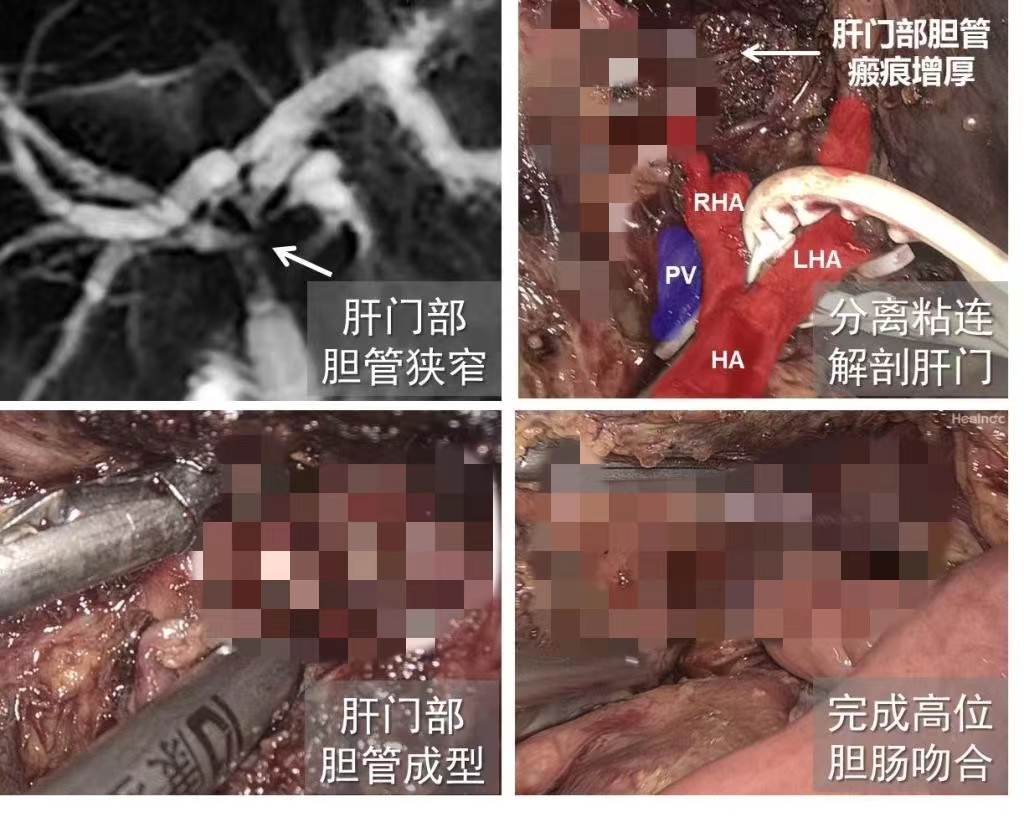
入院后经过详细检查,发现王女士肝门部胆管已接近完全闭塞,梗阻平面已达左右肝管汇合处。此时,王女士已惧怕再次开腹,提出能否尝试腹腔镜手术。要在腹腔镜下完成肝门部炎症狭窄胆管的解剖游离、修整吻合,手术难度极大,对手术技术要求极高。刘昌教授、蒋安教授、曲凯副教授及团队成员反复论证手术方案,并基于以往的腹腔镜手术经验,决定接受这一挑战。7月25日,在刘昌教授带领下,曲凯副教授、蒋安教授和团队成员为王女士实施全腹腔镜下肝门部胆管成型、高位胆肠吻合术。手术过程中得益于麻醉手术部的默契配合,手术团队成员密切协作,历时5个小时,在腹腔镜下完成肝门部病变胆管切除和左右肝管游离(胆管已明显增厚狭窄,并与周围广泛粘连),将受狭窄影响的左右肝管重新缝合并修整至2cm宽度,最后进行高位肝肠吻合、肠肠吻合以保证胆汁引流。术后患者腹部仅留有几个小切口,最长者1.2cm,短者仅0.5cm。
在陈江护士长带领的护理团队精心照料下,患者术后恢复良好。术后第1天即可下床活动,第2天可进流食,术后第5天拔除腹腔引流管。术后患者无胆漏及感染等并发症,胆红素水平也逐渐下降。看着逐渐变得“白皙”的皮肤,王女士也露出了久违的笑容。
本例手术是继腹腔镜下肝门部胆管癌根治术后,移植外科再次完成的一例高难度的腹腔镜下肝门部胆管手术。此次手术的成功实施,充分展现出移植外科团队精湛的手术技艺,以及“以德行医、视患如亲”的品质,印证了二附院“仁心仁术、尚德尚医、求实奉献、开拓创新”的立院宗旨。今后移植外科团队将继续全心全意提供优质医疗服务,为医院增光添彩。